Een chalazion ontstaat door een ontsteking als gevolg van een verstopping van het afvoerkanaal van een Meibom-klier, gelegen in het bovenste en/of onderste ooglid.
Dit uit zich als een klein knobbeltje in het ooglid, waarvan de grootte in de loop van enkele dagen kan toenemen. De zwelling kan rood worden, gevoelig of pijnlijk aanvoelen, en soms gepaard gaan met een warmtegevoel ter hoogte van het ooglid.

Natuurlijk verloop en besmettelijkheid
In de meeste gevallen verdwijnt een chalazion spontaan binnen enkele weken zonder medische gevolgen. Een chalazion is niet besmettelijk.
Chalazion of strontje (orgelet)?
Hoewel zowel een chalazion als een strontje (orgelet) zich uiten als een knobbeltje in het ooglid, zijn het twee verschillende aandoeningen:
- Een orgelet is een acute infectie van een talgklier en is meestal pijnlijker en ontstoken.
- Een chalazion daarentegen is geen infectie, maar een steriele ontstekingsreactie van het lichaam op opgehoopte talg.
Bij een chalazion wordt de olie in de Meibom-klier te dik om normaal af te vloeien. Hierdoor hoopt ze zich op en ontstaat een zwelling. Soms breekt de wand van de klier, waardoor de olie zich verspreidt in het omliggende weefsel. Dit leidt tot een ontstekingsreactie, met mogelijk littekenvorming tot gevolg.
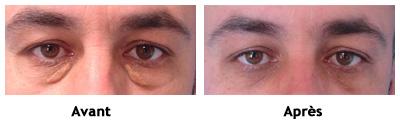
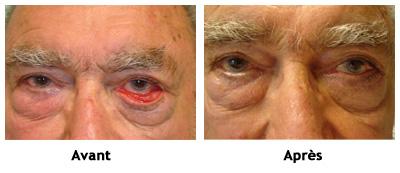
Behandeling van een chalazion
De behandeling is meestal eenvoudig en kan bestaan uit:
- Warme kompressen: 5 à 10 minuten, viermaal per dag, om de zwelling te verminderen en de klier te helpen draineren.
- Antibiotische oogdruppels of -zalf: indien er tekenen zijn van een bijkomende bacteriële infectie.
- Cortisone-injectie: in zeldzame gevallen kan een ontstekingsremmer rechtstreeks in het chalazion worden geïnjecteerd om de zwelling te verminderen.
- Chirurgische verwijdering: als het chalazion lang aanhoudt, hinder veroorzaakt of om cosmetische redenen.
Bij terugkerende of meerdere chalazions
Bij frequente of meervoudige chalazions moet worden overwogen of er sprake is van een algemene aandoening van de talgklieren, zoals acné rosacea. In dat geval kan een langdurige behandeling via orale medicatie helpen om de samenstelling van de talg te verbeteren en nieuwe verstoppingen te voorkomen.